Curso de Nefropatías Glomerulares, Vasculares y Sistémicas
CASO 1
Mujer de 49 años. Desde 2 meses antes del ingreso, nota cansancio progresivo, anorexia y febrícula vespertina ocasional. En las últimas semanas, edema en miembros inferiores hasta rodillas, sensación de tumefacción en ambas manos, disnea de pequeños esfuerzos y aparición de lesiones cutáneas eritematovioláceas en cara anterior de tórax y regiones malares. Acude a su médico quien tras detectar anemia severa remite a la enferma al Servicio de Urgencias.
En la exploración física TA 175/100, Tª 37.6 ºC. Consciente y orientada, palidez de piel y mucosas. Lesiones maculares con componente descamativo en ambas regiones malares. Numerosas adenopatías pequeñas, no dolorosas en regiones laterocervicales, submandibulares y occipitales. Auscultación cardiaca con soplo sistólico multifocal grado II/IV, auscultación pulmonar, abolición de murmullo vesicular en base derecha. Abdomen normal. Extremidades, edema con fóvea (+++) hasta rodillas.
Exploraciones complementarias realizadas en Urgencias:
Hemograma: Htº 24%, Hgb 7.9 g/dl; plaquetas 64.000/mm3; leucocitos 1.450/mm3 (neutrófilos 65%, linfocitos 28%, monocitos 5%, eosinófilos 1%, basófilos 1%).
Frotis de sangre periférica: abundantes esquistocitos, sin otras anomalías relevantes.
Estudio de coagulación: actividad de protrombina 100%, cefalina 25, fibrinógeno 425 mg/dl.
Sodio 142 mEq/l, K 4 mEq/l, glucosa 79 mg/dl, calcio 8.3 mg/dl, proteínas totales 4.3 g/24 h, albúmina 2.2 g/dl, bilirrubina y transaminasas normales. LDH 555 UI/l. Creatinina 1.2 mg/dl.
Sedimento urinario: incontables hematíes con algún cilindro hemático y cilindros granulosos; 8-10 leucocitos por campo. Proteinuria ++++.
En la diuresis de 24 horas recogida en el primer día de ingreso: Proteinuria 5.2 g/24 h. Aclaramiento de creatinina 61 ml/min.
Rx Tórax: Derrame pleural derecho moderado.
Ecografía abdominal : Normal
Los procedimientos diagnósticos realizados durante el ingreso establecieron el diagnóstico.
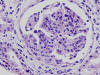
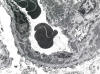
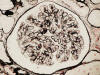
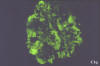
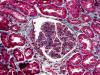
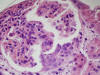
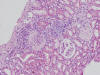
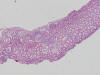
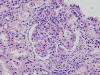
HISTOLOGÍA
Evolución
En los primeros días del ingreso se confirmó el síndrome nefrótico, con sedimento urinario que mostraba intensa microhematuria, cilindros de diversos tipos, incluyendo hemáticos y leucocituria con urocultivo estéril. Persistió la anemia de características microangiopáticas (anemia, trombopenia, esquistocitos) y la intensa leucopenia. La función renal tendió a empeorar (Crs 1.8 al 5º día).
Se realizó biopsia renal percutánea que mostró una nefropatía lúpica proliferativa difusa, sin afectación vascular extraglomerular. La serología mostró ANA 1/640, anti-DNA 1/512, Anti Ro y ENA positivos. Complemento C3 32 mg/dl, C4 5 mg/dl. ANCA negativos.
Fue tratada con esteroides en dosis elevadas, ciclofosfamida en choques y, por la anemia hemolítica que presentaba, 7 sesiones de plasmaféresis. Evolución favorable, con desaparición de las alteraciones hematológicas, normalización de función renal y progresiva remisión de proteinuria y anomalías del sedimento.
Juicio Diagnóstico. LES con afectación renal (nefropatía lúpica proliferativa difusa) y anemia hemolítica microangiopática.
Aspectos a resaltar durante el diagnóstico diferencial y la discusión
Diagnóstico diferencial de anemia hemolítica microangiopática (anemia con esquistocitos, LDH elevada, trombopenia) por SHU o PTT primarios versus aquellos asociados a otras enfermedades sistémicas que los pueden causar, como el LES: a favor de este último, datos que no encajan en una anemia hemolítica microangiopática sin más: presencia de intensa leucopenia (brote lúpico), síndrome nefrótico...
Repaso de causas de microangiopatía trombótica
Repaso de correlaciones clínico histológicas en el LES
Tratamiento del LES y de las microangiopatías trombóticas.
Comentario.
El examen detenido del hemograma es fundamental en cualquier paciente con procesos presumiblemente glomerulares, sobre todo si cursan con deterioro agudo de la función renal. La presencia de anemia y trombopenia obliga a pensar en un cuadro de microangiopatía trombótica (anemia con rasgos hemolíticos, trombopenia) y el diagnóstico se puede fundamentar rápidamente con la realización de un frotis de sangre periférica si se observan esquistocitos. Sin embargo la microangiopatía trombótica es un síndrome con multitud de causas, desde los síndromes hemolítico-urémicos/ PTT primarios a los causados por fármacos, infecciones o procesos sistémicos. Dentro de estos últimos, el LES es una causa descrita (aunque infrecuente) de microangiopatía trombótica, atribuida a daño endotelial difuso por los inmunocomplejos circulantes. La presencia de datos no característicos de una microangiopatía trombótica pueden poner sobre la pista de formas secundarias, como ocurrió en el presente caso: así, la leucopenia severa de esta paciente no podía ser explicada por una microangiopatía trombótica, ni tampoco el síndrome nefrótico completo que presentaba: en el SHU/PTT primarios puede observarse proteinuria pero habitualmente en rangos moderados. La presencia además de lesiones cutáneas, adenopatías diseminadas y febrícula apoyaba la existencia de un LES u otra enfermedad sistémica subyacente. Estas valoraciones tienen además implicaciones terapéuticas: la paciente recibió el tratamiento estándar de las nefropatías lúpicas agresivas: esteroides en dosis altas y ciclofosfamida en choques intravenosos mensuales. Pero además recibió un ciclo de plasmaféresis, que constituye la alternativa terapéutica de más contrastada eficacia en la microangiopatía trombótica.